| 質問 |
July 2023/12/06(Wed) 09:47
いつもお世話になっております。
昨日、左上6番の古い銀のオンレーをセラミッククラウンに入れ替える治療を受けるはずでした。しかし、削ってみたら歯根分岐部で歯が割れていて、抜歯するしかないと言われてしましました。
X線写真からみると根管治療は受けていないようですが、痛みは全くありません。
今日、PeriodontistのオフィスでCTで確認してもらったところ、やはり抜歯してインプラントしか方法がないとのことでした。(アメリカ在住です)
このような症例、日本だったら抜歯をしない治療が受けられるのでしょうか?(自費診療のみ考えています)
1週間ほどの一時帰国で治療完了できるものがあれば試してみたいですが、そうすぐに予約がとれることもないだろうし、術後の数か月頻繁に通院が必要であれば無理だと思います。
接着治療、トライセクション、親知らずの移植など、適応になりそうなものはありますか?
無いとわかれば、抜歯のあきらめもつくのかと思います。どうぞご意見下さい。半年前のレントゲンとCTがあったので添付します。よろしくお願いします。
画像1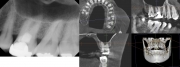
|
| 回答1 |
井野泰伸 2023/12/06(Wed) 11:23
こんにちは、
実際見てみないと分かりませんが、自分なら普通に残す治療すると思いますね。
ただ、治療は複数回かかってきますし、経過を見る必要があるので一時帰国して治療はあまり考えない方がいいと思います。
推測になりますが、過去の治療時のパフォレーションや外部吸収などが疑われますが、治療の難易度は比較的高い方だと思います。
が抜歯1択ではない気がします。
後、折れているようなレントゲン所見もないので、抜く前に歯内療法専門医(Endodontist)などにセカンドオピニオンを求められた方がいいと思います。
海外だと訴訟の面もあるので、難しい歯は抜いてインプラントの方が予知性も高いのでそういった判断かもしれませんね。
おだいじに
|
| 返信1 |
July 2023/12/07(Thu) 08:16
井野先生、ありがとございます。
やっぱり一時帰国の数日で完了するような治療はないのですね。
銀歯をはずしたCTデータに今日アクセスできるようになり、私には根の破折や分岐部の病変が見えなかったので、もう一度Periodontistに質問したら、分岐部の破折ではなく、一般歯科医が虫歯を削っていったら歯根分岐部まで到達してもまだ虫歯がとり切れず、口蓋側はグラグラしていたという報告だったとのことでした。だから抜歯してインプラントが最良なのだそうです。
Endodontistには意見を聞いても良いけど、何もできることはないでしょうとのことでした。
こじらせて今後インプラントが困難になるより、感染を起こしていない今のうちにインプラントするのもありなのかなとちょっと現状を受け入れられるようになってきました。
お忙しいところ、どうもありがとうございました。
|
| 回答2 |
柴田 (評価4.0) 2023/12/07(Thu) 08:34
日本では反対意見も多いのですが、口蓋根だけを抜歯して頬側のニ根を残して補綴する手段はあると思います。保険診療内でできると思います。
欠点は口蓋側の骨吸収が起き、将来的に残した頬側の二根がダメになり抜歯すると骨造成をしないとインプラントができない可能性が発生すると思います。
口蓋根の抜歯と将来のインプラントを見据えた骨保存を図ることは数日の来院でもできる歯科医はいると思います。
|
| 返信2 |
July 2023/12/08(Fri) 08:08
柴田先生、ありがとうございます。
日本は保存的治療の選択肢があっていいですね。
今は数日中に抜歯する前提で蓋してあるだけで、仮歯も入れてありません。早くしないと痛みが出るかもと言われています。
やっぱりこれから日本の歯医者を見つけて予約を取って、航空券やホテルの予約をして、というのは現実的ではないようなので、あきらめることにします。
お忙しいところご回答いただき、どうもありがとうございました。
|
| 回答3 |
井野泰伸 2023/12/08(Fri) 13:36
>やっぱりこれから日本の歯医者を見つけて予約を取って、航空券やホテルの予約をして、というのは現実的ではないようなので、あきらめることにします。
個人的にもそれがいいと思います。
歯科治療は生活の拠点で受けてもらうのがいいと思います。
>一般歯科医が虫歯を削っていったら歯根分岐部まで到達してもまだ虫歯がとり切れず、口蓋側はグラグラしていたという報告だったとのことでした。だから抜歯してインプラントが最良なのだそうです。
個人的な意見ですが、今のレントゲンを見ないと分かりませんが、ただのパフォレーションにも思えますけどね。
後、髄床底に虫歯って相当虫歯放置していないと出来ないと思いますし、個人的にも髄床底の虫歯って殆ど見ません。
髄床底の虫歯で口蓋根がぐらつくようなことも私は考えにくいと思います。
>昨日、左上6番の古い銀のオンレーをセラミッククラウンに入れ替える治療を受けるはずでした。
この治療を行わなければ使えていたということなら、残念ですね。
審美治療はある面歯の寿命と引き換えに成立するので、極端な話歯を長持ちさせたいのであれば問題ない歯は触らないのが一番だと私は思っています。
後、パフォレーションは裸眼の治療だと起こりやすいので、リスクを減らす為には顕微鏡下の治療をお勧めします。
パフォレーションですが、開けて直ぐなら適切な処置を行えば予後はいいので、残したいなら早目にリペアしてもらった方がいいと思います。
根分岐部はパフォレーションの好発部位です。
http://eedental.jp/ee_diary/2022/05/post-2416.html
パフォレーションは歯内療法専門医の範疇になりますのでペリオの専門医や補綴の専門医では対応は難しいと思います。
また必ず顕微鏡での治療をしてもらった方がいいでしょうね。
理想を言えば、細菌感染を防ぐ意味でも仮蓋はしっかりの方がいいでしょう。
抜く前ににEndodontistに診てもらった方がいいと思いますよ。
インプラントはインプラントで外科処置によるリスクもあります。
おだいじに
|
| 返信3 |
July 2023/12/08(Fri) 21:00
井野先生、ありがとうございます。
昨年1月にフロスをしていたら銀歯の詰め物がはずれ、今回と同じ歯医者で緊急に処置してもらいました。いつもなら外れた銀歯は使わないと言って白い詰め物をされるのに、今回は大きいからか、そのまま使われ変だなとちょっと思いました。
そして今年の検診でクラウンに取り替えましょうといわれ、その歯はフロスがスムースに通らないことが続いていたので、了承しました。
痛みは全くなく、でも歯が変色していたので、最悪のケースでもルートカナルかなと心構えはしていましたが、まさか抜歯につながるとは思っていませんでした。
CTから、ぐらつくほど歯根周囲が悪くなっているようには私には見えないので、もしかしたら歯茎のちょっと下で歯頚部が破折し、ぐらついて見え、修復不可能と判断されたのかと考えています。
この場合はEndodontistには治せないですよね。でも、月曜に抜歯予定なので、本日もし予約が取れたらセカンドオピニオンを聞いてみようと思います。
どうもありがとうございました。
画像1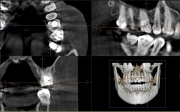
|
| 返信4 |
July 2023/12/09(Sat) 07:23
セカンドオピニオン聞いてきました。
ルートカナルはされていないけど、この歯はもう神経が死んでいるそうです。
虫歯が深くて取りきれないなら、このまま閉じてもいずれダメになるし、今ルートカナルをやっても数年後に結局インプラントになるなら、お金かけるのがもったいないでしょうと言われました。一般歯科医、Periodontistの見立て通り、抜歯してインプラントが良いでしょうとのことでした。
残念ですがあきらめることにいたします。
どうもありがとうございました。
|
| 回答4 |
井野泰伸 2023/12/09(Sat) 09:12
確かにCBCTでは口蓋根に破折線のような所見ありますね。
確かにこの状態で残す治療をしても費用も時間もかかってしまうので次のステップへというのも分かります。
極々一般的な基準でいえば今回は抜歯かなと思います。
ただ、経験上では歯冠破折は骨頂で折れるので、顕微鏡下で残すようなことは個人的には行っています。
http://eedental.jp/ee_diary/2023/07/post-2614.html
上記は患者さんの歯に対する価値観の問題もありますので、全然参考にはならないかもしれませんが・・・
後、個人的には一度取れた昔の詰め物、被せ物は再装着はしない方がいいと考えています。
セメント層が2層と厚くなる分、咬み合わせが高くなり破折の原因になりますから、今後修復物が外れるようなら作り直した方が将来的にその方がトラブルに合いにくいと思います。
今回は残念な結果になってしまいましたが、うまくインプラントが入るといいですね。
余計なことを言うと、親知らずがあるので歯牙移植という手もありますが、これもあまり海外では行われないかもしれませんが、一応インプラント前の処置はあります。
|
| 返信5 |
July 2023/12/09(Sat) 11:52
井野先生、
> 後、個人的には一度取れた昔の詰め物、被せ物は再装着はしない方がいいと考えています。
そうなんですか。今回だけ再装着されてしまいました。あの時ちゃんと修復されていたらもっと長持ちしたのかもしれませんね。
色々とご丁寧にアドバイスいただき、どうもありがとうございました。
|





