[写真あり] インプラント埋入時期・骨の補填について
相談者:
iyzoさん (32歳:男性)
投稿日時:2013-09-04 23:13:38
初めまして。
上顎前歯、上下顎臼歯部を抜歯後にインプラント予定で現在、通院中です。
担当医の先生に疑問があったので色々質問しましたがとネットの情報を比べると相違点があったので特に腑に落ちない点について質問させていただきます。
①インプラントは抜歯即時と骨形成完了後、どちらが望しいのか?
(目安となる時期も回答お願いします)
②インプラトによって埋入、固定時期は異なるのか?
③骨が不十分な場合、骨補填材、骨誘導材を使用した時の埋入時期の変化
についてご回答お願い致します。
また、生化学、生理学の仕事をしているためなるべく専門的に詳しく回答していただけると助かります。
なるべく多くの先生のご意見を参考にして治療に望みたいと思います。
何卒、ご回答の程宜しくお願いいたします。
上顎前歯、上下顎臼歯部を抜歯後にインプラント予定で現在、通院中です。
担当医の先生に疑問があったので色々質問しましたがとネットの情報を比べると相違点があったので特に腑に落ちない点について質問させていただきます。
①インプラントは抜歯即時と骨形成完了後、どちらが望しいのか?
(目安となる時期も回答お願いします)
②インプラトによって埋入、固定時期は異なるのか?
③骨が不十分な場合、骨補填材、骨誘導材を使用した時の埋入時期の変化
についてご回答お願い致します。
また、生化学、生理学の仕事をしているためなるべく専門的に詳しく回答していただけると助かります。
なるべく多くの先生のご意見を参考にして治療に望みたいと思います。
何卒、ご回答の程宜しくお願いいたします。
 回答1
回答1加藤デンタルクリニック(横浜市中区)の加藤です。
回答日時:2013-09-04 23:59:51
①インプラントは抜歯即時と骨形成完了後、どちらが望しいのか? (目安となる時期も回答お願いします)
先生や今の状態によって変わってくると思います。
感染状態の歯を抜歯した場合は即時であると感染リスクは高いですね。
抜歯3カ月後骨が出来てから埋入する方法は昔からある方法です。
軟組織が1カ月程で落ち着きここで埋入することもあります。
②インプラトによって埋入、固定時期は異なるのか?
インプラントの形によって即時荷重といってその日にかぶせ物を入れる方法が行いやすいもの、骨が柔らかかったり無かったときに骨伝導能誘導能があると言われているHAコーティングのものなどあり、固定されるまでの時間がことなりますね。
機械研磨の初期のインプラントは上顎で6カ月、下顎で3ヶ月待機するのが基準で、表面性状などによって今はこの期間が短くなっていますね。
③骨が不十分な場合、骨補填材、骨誘導材を使用した時の埋入時期の変化
自家骨が1番ですが、骨の量によっては人工や牛の骨などを使いますが、それぞれの材料によって特性が変わってきます。
まずはインプラントをする歯科医院でよく聞いてみると良いと思います。
また、疑問であれば、セカンドオピニオンなどしてみてはいかがでしょうか。
先生や今の状態によって変わってくると思います。
感染状態の歯を抜歯した場合は即時であると感染リスクは高いですね。
抜歯3カ月後骨が出来てから埋入する方法は昔からある方法です。
軟組織が1カ月程で落ち着きここで埋入することもあります。
②インプラトによって埋入、固定時期は異なるのか?
インプラントの形によって即時荷重といってその日にかぶせ物を入れる方法が行いやすいもの、骨が柔らかかったり無かったときに骨伝導能誘導能があると言われているHAコーティングのものなどあり、固定されるまでの時間がことなりますね。
機械研磨の初期のインプラントは上顎で6カ月、下顎で3ヶ月待機するのが基準で、表面性状などによって今はこの期間が短くなっていますね。
③骨が不十分な場合、骨補填材、骨誘導材を使用した時の埋入時期の変化
自家骨が1番ですが、骨の量によっては人工や牛の骨などを使いますが、それぞれの材料によって特性が変わってきます。
まずはインプラントをする歯科医院でよく聞いてみると良いと思います。
また、疑問であれば、セカンドオピニオンなどしてみてはいかがでしょうか。
 回答2
回答2国際ビル歯科(千代田区丸ノ内)のさがらです。
回答日時:2013-09-05 08:44:09
ご相談ありがとうございます。
①インプラントは抜歯即時と骨形成完了後、どちらが望しいのか?
(目安となる時期も回答お願いします)
どちらにもメリットとデメリットがあり、ケースバイケースです。
前者は歴史的に評価が正反対に分かれてきました。
近代になり、新たに推奨され、次は否定されていますが、最新の研究ではまた逆に積極的です。
その論点は骨とインプラントのインターフェイスにおける骨接触率の予測と検証によります。
つまり光学顕微鏡的細胞レベルの基準です。
前者については、特に前歯に関して審美的な要求を満たすため、臼歯部に関しては早期の機能回復のために選択されます。
抜歯後は治癒過程によって、軟組織と硬組織の性状と形態の変化が異なり、また隣接歯の軟組織と硬組織の性状によっても左右されるため、予測が複雑な要素の解釈と経験値が必要となります。
それに加えて、歯周組織管理計画の平行実施が必要です。
抜歯直後は治癒機転が旺盛であるということを一つの根拠としています。
つまり組織レベルの基準が実施には必要です。
治癒終了部位へ単純に埋入する場合と違い、抜歯後の生理学的変化に合わせる必要があります。
後者は時期としては、歯槽骨治癒完了といわれる約7ヶ月を目安にそれ以降と設定します。
抜歯後の治癒がまず軟組織によって急激に封鎖され、体外から体内への感染を防ぎ、生命を守ります。
次に組織に適した構造にリモデリングされていき転化が終わった段階で治癒機転は終了し、通常の骨代謝サイクルに戻ります。
その際の条件に骨治癒能力があります。
一般的に35歳くらいから能力は落ちていき、いわゆる骨そう症が始まりますから、それ以降は完全な回復は望めなくなります。
場合によってはインプラント埋入部位の骨密度の測定も必要になります。
身体全体、腰骨、手指骨、踵骨の骨密度は参考程度であり、インプラント埋入部位局部の骨密度の資料とはなりません。
その妥協的中間持期がいくつか選択されています。
②インプラトによって埋入、固定時期は異なるのか?
種類によって骨伝導能に違いがあるといわれています。
最新の方法では光機能化により、チタン材料であれば種類を選ばないといわれています。
実際の症例では、骨粗鬆症や糖尿病などインプラントには向いていない人の骨へも正常者と同様の治癒が起こったという画期的な報告もあります。
ハイドロキシアパタイト材のインプラントは早期に骨接触率が上がり、化学的レベルまでインターフェースが確立できるとも言われています。
反面、現代のインプラント治療の問題点であるインプラント周囲炎への抵抗力は極端に低いとも言われています。
つまり埋入時の成功だけではなく、その後何十年と長期の成功を目標とする場合は、術後管理としてインプラント周囲炎への予防が欠かせませんが、それは治療開始時点では他の残存歯への歯周病管理が成功していることが条件となります。
診療所の体制がもともと歯を失う原因である、歯周病とう蝕という2大疾患に対して、予防体制を普段から実施しているかどうかが重要です。
急に実行してもうまくいかないか継続性に疑問が出れば長期的な成功は描けないからです。
臨床とは実行です。
絵に描いた餅ではありません。
③骨が不十分な場合、骨補填材、骨誘導材を使用した時の埋入時期の変化
材料による時期が規定される方法はそれぞれ限られていて、主にそれ以外の口腔状況等の基準で埋入時期が決まります。
補填剤については、種類により治癒機転が全く異なります。
ほとんどの補填材はスキャホールドが大きな目的です。
それにより初期の成功が高まりますが、その後はその役目を終えた後の生理学的新陳代謝の障害となることが疑問視されています。
骨量が不十分な場合は、それ以外に骨造成、骨移植があります。
材料に頼る方法が比較的簡便なため良く行われています。
後者の方がとても大変ですが結果的には、組織的細胞的な生物学的に高度な回復が得られると考えられています。
具体的には化骨延長法、ブロック骨移植などがあります。
いずれの方法にせよ、ケースバイケースです。
とり急ぎ簡単に説明いたしました。
不十分な点もあると思いますからまた何なりとおたずねください。
①インプラントは抜歯即時と骨形成完了後、どちらが望しいのか?
(目安となる時期も回答お願いします)
どちらにもメリットとデメリットがあり、ケースバイケースです。
前者は歴史的に評価が正反対に分かれてきました。
近代になり、新たに推奨され、次は否定されていますが、最新の研究ではまた逆に積極的です。
その論点は骨とインプラントのインターフェイスにおける骨接触率の予測と検証によります。
つまり光学顕微鏡的細胞レベルの基準です。
前者については、特に前歯に関して審美的な要求を満たすため、臼歯部に関しては早期の機能回復のために選択されます。
抜歯後は治癒過程によって、軟組織と硬組織の性状と形態の変化が異なり、また隣接歯の軟組織と硬組織の性状によっても左右されるため、予測が複雑な要素の解釈と経験値が必要となります。
それに加えて、歯周組織管理計画の平行実施が必要です。
抜歯直後は治癒機転が旺盛であるということを一つの根拠としています。
つまり組織レベルの基準が実施には必要です。
治癒終了部位へ単純に埋入する場合と違い、抜歯後の生理学的変化に合わせる必要があります。
後者は時期としては、歯槽骨治癒完了といわれる約7ヶ月を目安にそれ以降と設定します。
抜歯後の治癒がまず軟組織によって急激に封鎖され、体外から体内への感染を防ぎ、生命を守ります。
次に組織に適した構造にリモデリングされていき転化が終わった段階で治癒機転は終了し、通常の骨代謝サイクルに戻ります。
その際の条件に骨治癒能力があります。
一般的に35歳くらいから能力は落ちていき、いわゆる骨そう症が始まりますから、それ以降は完全な回復は望めなくなります。
場合によってはインプラント埋入部位の骨密度の測定も必要になります。
身体全体、腰骨、手指骨、踵骨の骨密度は参考程度であり、インプラント埋入部位局部の骨密度の資料とはなりません。
その妥協的中間持期がいくつか選択されています。
②インプラトによって埋入、固定時期は異なるのか?
種類によって骨伝導能に違いがあるといわれています。
最新の方法では光機能化により、チタン材料であれば種類を選ばないといわれています。
実際の症例では、骨粗鬆症や糖尿病などインプラントには向いていない人の骨へも正常者と同様の治癒が起こったという画期的な報告もあります。
ハイドロキシアパタイト材のインプラントは早期に骨接触率が上がり、化学的レベルまでインターフェースが確立できるとも言われています。
反面、現代のインプラント治療の問題点であるインプラント周囲炎への抵抗力は極端に低いとも言われています。
つまり埋入時の成功だけではなく、その後何十年と長期の成功を目標とする場合は、術後管理としてインプラント周囲炎への予防が欠かせませんが、それは治療開始時点では他の残存歯への歯周病管理が成功していることが条件となります。
診療所の体制がもともと歯を失う原因である、歯周病とう蝕という2大疾患に対して、予防体制を普段から実施しているかどうかが重要です。
急に実行してもうまくいかないか継続性に疑問が出れば長期的な成功は描けないからです。
臨床とは実行です。
絵に描いた餅ではありません。
③骨が不十分な場合、骨補填材、骨誘導材を使用した時の埋入時期の変化
材料による時期が規定される方法はそれぞれ限られていて、主にそれ以外の口腔状況等の基準で埋入時期が決まります。
補填剤については、種類により治癒機転が全く異なります。
ほとんどの補填材はスキャホールドが大きな目的です。
それにより初期の成功が高まりますが、その後はその役目を終えた後の生理学的新陳代謝の障害となることが疑問視されています。
骨量が不十分な場合は、それ以外に骨造成、骨移植があります。
材料に頼る方法が比較的簡便なため良く行われています。
後者の方がとても大変ですが結果的には、組織的細胞的な生物学的に高度な回復が得られると考えられています。
具体的には化骨延長法、ブロック骨移植などがあります。
いずれの方法にせよ、ケースバイケースです。
とり急ぎ簡単に説明いたしました。
不十分な点もあると思いますからまた何なりとおたずねください。
 回答3
回答3高田歯科 (神戸 三ノ宮・須磨)のタカタです。
回答日時:2013-09-05 09:30:01
①インプラントは抜歯即時と骨形成完了後、どちらが望しいのか?
(目安となる時期も回答お願いします)
A:抜歯から3ヶ月ほどを経過してしまうと、骨芽細胞の活性度が下がり、また、未分化間葉系幹細胞も減ってしまうので、抜歯直後から3ヶ月までの間がもっとも活性化されており、良いとされる時期です。
直後は、抜歯した部位に血液がたまり、血餅ができます。
血餅の中の血球成分が排除されなければ内部に新たな血管や骨が添加されませんから 通常は、血餅がなくなるまではインプラントを埋入を控えるべきです。
現在では、インプラント表面に光機能化という手法がとられるようになりつつありますが、この方法、装置ともに医療行為 医療器具としては認められていない方法ですから もし、感染などの問題を引き起こしたときには法的に非常に不利な立場に立たされます。
②インプラトによって埋入、固定時期は異なるのか?
ハイドロキシアパタイトでチタン表面をコーティングしているものは 比較的早めに埋入するようです。
純チタンやチタン合金製のものは2ヶ月程度おいてから埋入することが多いようです。
ただ このあたりは担当医によって考えが違うようです。
③骨が不十分な場合、骨補填材、骨誘導材を使用した時の埋入時期の変化
骨補填材といわれるものは骨伝導能はあるものの、誘導能はありませんから、あくまで、骨が育つ足場を作っているに過ぎません。
言い換えると、生態適合性の高い”異物”ですから、やはりそれらが排除されなければ新たな骨が出来ません。
アパタイトなどは、溶けてなくなることすらありませんから、アパタイトの結晶の間に骨が出来るのを期待しなければいけませんが、実際に、病理組織切片を作って観察してみると、そのほとんどの切片においてアパタイト間に血管や新生骨が出来ていません。
骨誘導材を使うと、相当量の骨が作れている病理切片を持っています。
アパタイトと一緒に用いましたが、アパタイトの結晶構造の間に骨梁構造が作られております。
上顎洞内に垂直方向に骨を造成しましたが、病理学者が『驚異的!』と驚いたほどに骨が出来ました。
しかし、このことと、体がチタンを受け入れるかどうかは別問題と考えています
画像1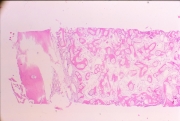
(目安となる時期も回答お願いします)
A:抜歯から3ヶ月ほどを経過してしまうと、骨芽細胞の活性度が下がり、また、未分化間葉系幹細胞も減ってしまうので、抜歯直後から3ヶ月までの間がもっとも活性化されており、良いとされる時期です。
直後は、抜歯した部位に血液がたまり、血餅ができます。
血餅の中の血球成分が排除されなければ内部に新たな血管や骨が添加されませんから 通常は、血餅がなくなるまではインプラントを埋入を控えるべきです。
現在では、インプラント表面に光機能化という手法がとられるようになりつつありますが、この方法、装置ともに医療行為 医療器具としては認められていない方法ですから もし、感染などの問題を引き起こしたときには法的に非常に不利な立場に立たされます。
②インプラトによって埋入、固定時期は異なるのか?
ハイドロキシアパタイトでチタン表面をコーティングしているものは 比較的早めに埋入するようです。
純チタンやチタン合金製のものは2ヶ月程度おいてから埋入することが多いようです。
ただ このあたりは担当医によって考えが違うようです。
③骨が不十分な場合、骨補填材、骨誘導材を使用した時の埋入時期の変化
骨補填材といわれるものは骨伝導能はあるものの、誘導能はありませんから、あくまで、骨が育つ足場を作っているに過ぎません。
言い換えると、生態適合性の高い”異物”ですから、やはりそれらが排除されなければ新たな骨が出来ません。
アパタイトなどは、溶けてなくなることすらありませんから、アパタイトの結晶の間に骨が出来るのを期待しなければいけませんが、実際に、病理組織切片を作って観察してみると、そのほとんどの切片においてアパタイト間に血管や新生骨が出来ていません。
骨誘導材を使うと、相当量の骨が作れている病理切片を持っています。
アパタイトと一緒に用いましたが、アパタイトの結晶構造の間に骨梁構造が作られております。
上顎洞内に垂直方向に骨を造成しましたが、病理学者が『驚異的!』と驚いたほどに骨が出来ました。
しかし、このことと、体がチタンを受け入れるかどうかは別問題と考えています
画像1

 回答4
回答4国際ビル歯科(千代田区丸ノ内)のさがらです。
回答日時:2013-09-07 19:30:29
タカタ先生、
教えていただけませんでしょうか?
>現在では、インプラント表面に光機能化という手法がとられるようになりつつありますが、この方法、装置ともに医療行為 医療器具としては認められていない方法ですから もし、感染などの問題を引き起こしたときには法的に非常に不利な立場に立たされます。
よくあることですが最新の方法は効果的とはいえ、確かにこれも薬事法を通っていません。
ご指摘のように新しい方法によって、感染を増やしてしまうことになっては全く意味がありません。
同意の下に歯科医師の責任で慎重に判断しなければなりません。
光機能化が広まるにつれ、研究機関やメーカーが参入し始めて機械も一種類ではなく徐々に医療器具の形式をとる方向に向かっているようです。
この方法の危険性を考えてみます。
まず紫外線については、昔から医療界では殺菌に使われてきました。
現在でも歯科を始め病院などでは、紫外線殺菌キャビネット等に広く使われています。
紫外線を直接目に入れたりしない限り、有害というより医療に欠かせない効果的な方法と思われます。
また紫外線は昔から反応を高めるための光触媒として、チタンに超親水作用を与えるためにも殺菌力を与えるためにも、工業界では一般的に広く使われています。
光機能化という方法は歯科の領域ばかりではなく、整形外科でもすでに取り入れられています。
世界のほとんどの学会で絶賛されており、いずれ世界で承認され、日本でもその方向に動くのではないかと思われます。
このように紫外線を使う方法は、歯科でも整形外科でもインプラントに画期的な効果を上げるだけではなく、消毒効果もあると思われますが、それよりも感染の危険性の方が高いのでしょうか?
>骨誘導材を使うと、相当量の骨が作れている病理切片を持っています。
>アパタイトと一緒に用いましたが、アパタイトの結晶構造の間に骨梁構造が作られております 上顎洞内に垂直方向に骨を造成しましたが、病理学者が『驚異的!』と驚いたほどに骨が出来ました。
この骨誘導材とはリコンビナントBMPというタンパクを治療に使ってみたということですね?
つまり遺伝子組み換えタンパクという異種タンパクを生体に入れたという治療ですね?
もともと人間に体にあるBMPはとても少ないために、遺伝子操作で改造した大腸菌や昆虫の体から作られるタンパクを大量に集めた物ですよね?
この材料は日本の薬事法は通っていませんね?
また日本で認可されることはないだろうと業界で言われていますね?
異種タンパクがアレルゲンとなり全身疾患の原因となることもありますね?
また上顎洞という、鼻の一部にその材料をアパタイトと混ぜて入れる治療方法は承認されているのでしょうか?
それとも先生が初めて行ったのでしょうか?
光機能化は紫外線を機械の中で当てるだけで体には入れません。
活性化されたインプラントの表面も30分もたてば徐々に元の汚染状態に戻っていくだけのことです。
でも遺伝子組み換えタンパクという異種タンパクを直接体に入れるのですよね?
それは体へ吸収されていくのですよね?
全身に異常が出た場合はどうされますでしょうか?
むかし脳硬膜移植が世界でも日本でも盛んに実施されましたが、クロイツフェルトヤコブ病伝染の疑いが強くなって事件になりました。
>問題を引き起こしたときには法的に非常に不利な立場に立たされます。
紫外線よりも不利ではないでしょうか?
実は私もrBMPがアメリカでとても治療効果を上げていると聞いて非常に興味を持っています。
できれば使いたいとも思っています。
是非ご指導をお願いいたします。
教えていただけませんでしょうか?
>現在では、インプラント表面に光機能化という手法がとられるようになりつつありますが、この方法、装置ともに医療行為 医療器具としては認められていない方法ですから もし、感染などの問題を引き起こしたときには法的に非常に不利な立場に立たされます。
よくあることですが最新の方法は効果的とはいえ、確かにこれも薬事法を通っていません。
ご指摘のように新しい方法によって、感染を増やしてしまうことになっては全く意味がありません。
同意の下に歯科医師の責任で慎重に判断しなければなりません。
光機能化が広まるにつれ、研究機関やメーカーが参入し始めて機械も一種類ではなく徐々に医療器具の形式をとる方向に向かっているようです。
この方法の危険性を考えてみます。
まず紫外線については、昔から医療界では殺菌に使われてきました。
現在でも歯科を始め病院などでは、紫外線殺菌キャビネット等に広く使われています。
紫外線を直接目に入れたりしない限り、有害というより医療に欠かせない効果的な方法と思われます。
また紫外線は昔から反応を高めるための光触媒として、チタンに超親水作用を与えるためにも殺菌力を与えるためにも、工業界では一般的に広く使われています。
光機能化という方法は歯科の領域ばかりではなく、整形外科でもすでに取り入れられています。
世界のほとんどの学会で絶賛されており、いずれ世界で承認され、日本でもその方向に動くのではないかと思われます。
このように紫外線を使う方法は、歯科でも整形外科でもインプラントに画期的な効果を上げるだけではなく、消毒効果もあると思われますが、それよりも感染の危険性の方が高いのでしょうか?
>骨誘導材を使うと、相当量の骨が作れている病理切片を持っています。
>アパタイトと一緒に用いましたが、アパタイトの結晶構造の間に骨梁構造が作られております 上顎洞内に垂直方向に骨を造成しましたが、病理学者が『驚異的!』と驚いたほどに骨が出来ました。
この骨誘導材とはリコンビナントBMPというタンパクを治療に使ってみたということですね?
つまり遺伝子組み換えタンパクという異種タンパクを生体に入れたという治療ですね?
もともと人間に体にあるBMPはとても少ないために、遺伝子操作で改造した大腸菌や昆虫の体から作られるタンパクを大量に集めた物ですよね?
この材料は日本の薬事法は通っていませんね?
また日本で認可されることはないだろうと業界で言われていますね?
異種タンパクがアレルゲンとなり全身疾患の原因となることもありますね?
また上顎洞という、鼻の一部にその材料をアパタイトと混ぜて入れる治療方法は承認されているのでしょうか?
それとも先生が初めて行ったのでしょうか?
光機能化は紫外線を機械の中で当てるだけで体には入れません。
活性化されたインプラントの表面も30分もたてば徐々に元の汚染状態に戻っていくだけのことです。
でも遺伝子組み換えタンパクという異種タンパクを直接体に入れるのですよね?
それは体へ吸収されていくのですよね?
全身に異常が出た場合はどうされますでしょうか?
むかし脳硬膜移植が世界でも日本でも盛んに実施されましたが、クロイツフェルトヤコブ病伝染の疑いが強くなって事件になりました。
>問題を引き起こしたときには法的に非常に不利な立場に立たされます。
紫外線よりも不利ではないでしょうか?
実は私もrBMPがアメリカでとても治療効果を上げていると聞いて非常に興味を持っています。
できれば使いたいとも思っています。
是非ご指導をお願いいたします。
 相談者からの返信
相談者からの返信相談者:
iyzoさん
返信日時:2013-09-09 21:37:12
加藤先生、さがら先生、タカタ先生、
細かく解説つけて説明していただきありがとうございました。
いろんな疑問が解決して治療に望むことができそうです。
本当にありがとうございました。
細かく解説つけて説明していただきありがとうございました。
いろんな疑問が解決して治療に望むことができそうです。
本当にありがとうございました。
| タイトル | [写真あり] インプラント埋入時期・骨の補填について |
|---|---|
| 質問者 | iyzoさん |
| 地域 | 非公開 |
| 年齢 | 32歳 |
| 性別 | 男性 |
| 職業 | 非公開 |
| カテゴリ |
インプラント治療法 インプラントその他 |
| 回答者 |
- 上記書き込みの内容は、回答当時のものです。
- 歯科医療は日々発展しますので、回答者の考え方が変わることもあります。
- 保険改正により、保険制度や保険点数が変わっていることもありますのでご注意ください。







