[写真あり] 右下6番の土台選びと根管治療について
相談者:
さくら48さん (50歳:女性)
投稿日時:2025-07-24 14:22:11
2015年に神経に到達するほどの虫歯になり右下6番にジルコニアを入れました。
2023年頃から6番と7番の間にフロスを通したときに毎回、出血がありその箇所だけ悪臭を放つようになってから虫歯を疑うようになりました。
2024年3月に食いしばりと咬み合わせの相談で歯科医院に行きました。
(引越しをした為、ジルコニアを入れた医院ではない)
レントゲン写真から
「右下6番は虫歯の可能性が高いかもしれない」
と言われたのでジルコニアを外してもらうようお願いをしたら虫歯ではなく天然歯が欠けていた為、虫歯のように見えてしまったとのことでした。
高額なセラミック(内側がゴールドのメタルボンド冠)を入れたが
直後からほぼ毎食のように隣接歯に食べ物(特に食物繊維)が詰まるようになりました。
主治医が3回ほど調整を試みたが全く改善されず。
色々な理由をつけて被せ物の取り替えに応じてもらえませんでした。
モノが詰まる状態を続けると二次虫歯、歯周病、歯が悪く動く可能性があるのでセカンド、サードオピニオンをしたら。
食べ物が詰まらないようにするには被せ物を取替えるしかないと言われたので取替えを検討しています。
【画像】
画像1:2024年3月 ジルコニアを外して根幹治療が終わった後に撮影したもの
画像2:2025年1月に撮影したもの
【質問】
①土台の選び方について
A医院では土台はペクトンコアをすすめられました。
天然歯が歯茎よりも最低でも1~2mm以上ある人はファイバーコアでも良いが、ない場合はペクトンコアの方が良いとのことでした。
B医院ではペクトンコアは、しなりがあって良いのだが接着に不安があるので従来から使われているファイバーコアをすすめられました。
自分なりにペクトンコアについて調べたところ、天然歯がほぼ残っていない状態には、とても良いように思いましたが臨床経過が短いのかもしれない…とも思いました。
ペクトンコア、ファイバーコアのどちらを選択すべきでしょうか?
②根幹治療について
根幹治療を2015年と2024年にしました。
昨年、やったばかりで天然歯があまりない状態で3回目をするのはリスクが高いでしょうか?
二次虫歯や歯周病になるのも嫌ですが歯根破折も避けたいです。
ご助言をいただければ幸いです。
どうぞよろしくお願いいたします。
画像1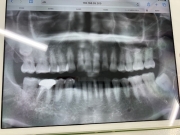 画像2
画像2
2023年頃から6番と7番の間にフロスを通したときに毎回、出血がありその箇所だけ悪臭を放つようになってから虫歯を疑うようになりました。
2024年3月に食いしばりと咬み合わせの相談で歯科医院に行きました。
(引越しをした為、ジルコニアを入れた医院ではない)
レントゲン写真から
「右下6番は虫歯の可能性が高いかもしれない」
と言われたのでジルコニアを外してもらうようお願いをしたら虫歯ではなく天然歯が欠けていた為、虫歯のように見えてしまったとのことでした。
高額なセラミック(内側がゴールドのメタルボンド冠)を入れたが
直後からほぼ毎食のように隣接歯に食べ物(特に食物繊維)が詰まるようになりました。
主治医が3回ほど調整を試みたが全く改善されず。
色々な理由をつけて被せ物の取り替えに応じてもらえませんでした。
モノが詰まる状態を続けると二次虫歯、歯周病、歯が悪く動く可能性があるのでセカンド、サードオピニオンをしたら。
食べ物が詰まらないようにするには被せ物を取替えるしかないと言われたので取替えを検討しています。
【画像】
画像1:2024年3月 ジルコニアを外して根幹治療が終わった後に撮影したもの
画像2:2025年1月に撮影したもの
【質問】
①土台の選び方について
A医院では土台はペクトンコアをすすめられました。
天然歯が歯茎よりも最低でも1~2mm以上ある人はファイバーコアでも良いが、ない場合はペクトンコアの方が良いとのことでした。
B医院ではペクトンコアは、しなりがあって良いのだが接着に不安があるので従来から使われているファイバーコアをすすめられました。
自分なりにペクトンコアについて調べたところ、天然歯がほぼ残っていない状態には、とても良いように思いましたが臨床経過が短いのかもしれない…とも思いました。
ペクトンコア、ファイバーコアのどちらを選択すべきでしょうか?
②根幹治療について
根幹治療を2015年と2024年にしました。
昨年、やったばかりで天然歯があまりない状態で3回目をするのはリスクが高いでしょうか?
二次虫歯や歯周病になるのも嫌ですが歯根破折も避けたいです。
ご助言をいただければ幸いです。
どうぞよろしくお願いいたします。
画像1
 画像2
画像2
 回答1
回答1船橋歯科医院(岡山市北区)の船橋です。
回答日時:2025-07-25 10:02:11
こんにちは。
修復治療は10年もてば良い方と考えられていると思います。
日々、酷い環境の中で酷使され続ける人工物だからです。
特に異素材同士の繋ぎ目は弱点になると思います。
そういうことでペクトンコアという選択が出てきたのだとは思いますが、良い材料で誰がやってもトラブルが少ない良い治療成績が蓄積されてきますと日本では保険適用になるのが一般的でしょう。
ペクトンコアの材料であるPEEK材自体は歯科の保険収蔵材料になっていますが、コアの材料は保険適用になっていません。
ですから新しい方法だけれども日本が保険収蔵に至るほどのデータが示されていないものということになると思います。
たわみやすいPEEK材は接着の維持に難があると考えられるため、この方法を好む歯科医がいるのかもしれませんが、私は好みません。
せっかく接着という良い方法が出てきているので私個人は接着の手法を好みます。
このように、どの方法を好むか、好まないかは歯科医により大いに異なってくると思います。
A歯科医院がお好きであればA歯科医院のおすすめの方法をご検討いただくことになると思います。
B歯科医院がお好きであればファイバーコアという選択になるのでしょう。
また、選択いただいた材料によってどのようにコアのための形成を行うかというのも大いに異なってくると思いますから、それぞれの材料特性を活かした形成は行われるものと思います。
どの歯科医も良い状態を少しでも長くさせるために色々とお考えになっているものと思いますから、実際に行う歯科医を信じていただくことが大切だと思います。
>①
ですから、ペクトンコア、ファイバーコアのどちらを選択いただいても材料を活かすも殺すも施術次第となるため、良い結果になると良いですねとしかお答えしようがありません。
>②
何か再根管治療を受けなければんらない明確な理由がおありですか?
歯髄腔が閉鎖していて開けられていないならば開ける必要はないと考えて良いと思いますが、根尖に炎症症状が明らかにあれば致し方なく開けることになると思います。
治療にはリスクがつきものです。
修復治療は10年もてば良い方と考えられていると思います。
日々、酷い環境の中で酷使され続ける人工物だからです。
特に異素材同士の繋ぎ目は弱点になると思います。
そういうことでペクトンコアという選択が出てきたのだとは思いますが、良い材料で誰がやってもトラブルが少ない良い治療成績が蓄積されてきますと日本では保険適用になるのが一般的でしょう。
ペクトンコアの材料であるPEEK材自体は歯科の保険収蔵材料になっていますが、コアの材料は保険適用になっていません。
ですから新しい方法だけれども日本が保険収蔵に至るほどのデータが示されていないものということになると思います。
たわみやすいPEEK材は接着の維持に難があると考えられるため、この方法を好む歯科医がいるのかもしれませんが、私は好みません。
せっかく接着という良い方法が出てきているので私個人は接着の手法を好みます。
このように、どの方法を好むか、好まないかは歯科医により大いに異なってくると思います。
A歯科医院がお好きであればA歯科医院のおすすめの方法をご検討いただくことになると思います。
B歯科医院がお好きであればファイバーコアという選択になるのでしょう。
また、選択いただいた材料によってどのようにコアのための形成を行うかというのも大いに異なってくると思いますから、それぞれの材料特性を活かした形成は行われるものと思います。
どの歯科医も良い状態を少しでも長くさせるために色々とお考えになっているものと思いますから、実際に行う歯科医を信じていただくことが大切だと思います。
>①
ですから、ペクトンコア、ファイバーコアのどちらを選択いただいても材料を活かすも殺すも施術次第となるため、良い結果になると良いですねとしかお答えしようがありません。
>②
何か再根管治療を受けなければんらない明確な理由がおありですか?
歯髄腔が閉鎖していて開けられていないならば開ける必要はないと考えて良いと思いますが、根尖に炎症症状が明らかにあれば致し方なく開けることになると思います。
治療にはリスクがつきものです。
 回答2
回答2顕微鏡歯科シバタ(名古屋市守山区大森)の柴田です。
回答日時:2025-07-26 07:59:05
歯科でもオンライン診療が可能なんでしょうか?という疑問を持っております。
またレントゲンを専門医に資料を渡して診断してもらう方法も始まっていると思います。
そのためにはクリアなレントゲンが必要だと思います。
今回個人的には3度目の根管治療は必要だと思います。
それはデンタルには写っていないものがパノラマには写っているように思えるからです。
これ以上はネットでは不可ですね。
またレントゲンを専門医に資料を渡して診断してもらう方法も始まっていると思います。
そのためにはクリアなレントゲンが必要だと思います。
今回個人的には3度目の根管治療は必要だと思います。
それはデンタルには写っていないものがパノラマには写っているように思えるからです。
これ以上はネットでは不可ですね。
 相談者からの返信
相談者からの返信相談者:
さくら48さん
返信日時:2025-07-26 11:01:12
船橋先生
ご回答いただきありがとうございました。
>何か再根管治療を受けなければんらない明確な理由がおありですか?
につきましては、根尖に炎症症状があるわけではないのですが以前、熱が出た時に初めて右下6番の歯がズーンと鈍い痛みを感じたと伝えたところ、根幹治療をやっておいた方がいいかもしれないと思われたようです。
そして、あまり自覚症状はないのですが食いしばりをしているので それが原因で歯が痛くなることもあると言われました。
この度は ペクトンコアについて丁寧に教えていただきありがとうございました。
やはり接着の維持が難しいのですね…
PEEK冠は2023年12月から保険適用となりましたがこちらは、ある程度十分な検証がされトラブルが少ないから保険適用になったという認識であっておりますか?
ペクトンコアをすすめたA歯科医院で治療をしようかしら…と思っていたのですが、もう少し検討してみたいと思います。
ご回答いただきありがとうございました。
>何か再根管治療を受けなければんらない明確な理由がおありですか?
につきましては、根尖に炎症症状があるわけではないのですが以前、熱が出た時に初めて右下6番の歯がズーンと鈍い痛みを感じたと伝えたところ、根幹治療をやっておいた方がいいかもしれないと思われたようです。
そして、あまり自覚症状はないのですが食いしばりをしているので それが原因で歯が痛くなることもあると言われました。
この度は ペクトンコアについて丁寧に教えていただきありがとうございました。
やはり接着の維持が難しいのですね…
PEEK冠は2023年12月から保険適用となりましたがこちらは、ある程度十分な検証がされトラブルが少ないから保険適用になったという認識であっておりますか?
ペクトンコアをすすめたA歯科医院で治療をしようかしら…と思っていたのですが、もう少し検討してみたいと思います。
 回答3
回答3船橋歯科医院(岡山市北区)の船橋です。
回答日時:2025-07-26 13:57:44
>PEEK冠は2023年12月から保険適用となりましたがこちらは、ある程度十分な検証がされトラブルが少ないから保険適用になったという認識であっておりますか?
なかなか難しい質問をいただいたなという気がします。
一旦、保険収蔵されても臨床評価が高いものばかりではなく、いずれ消えていったり改良が加えらたものはたくさんあります。
日本補綴歯科学会に、23ケースして2年間問題がなかったという論文が引用されています。
今後どのような評価になっていくのか?注目ですね。
なかなか難しい質問をいただいたなという気がします。
一旦、保険収蔵されても臨床評価が高いものばかりではなく、いずれ消えていったり改良が加えらたものはたくさんあります。
日本補綴歯科学会に、23ケースして2年間問題がなかったという論文が引用されています。
今後どのような評価になっていくのか?注目ですね。
 回答4
回答4E Eデンタル(愛知県豊橋市)の井野です。
回答日時:2025-07-26 14:16:21
最新の材料が最良の治療法になる訳ではないのでそこは注意して下さい。
歯科の場合長く使われている、長く残っている材料が良い材料であり最新の材料は沢山出てきますが、その多くはひっそり無くなって行きます。
>ペクトンコア
最新の材料ですから予後に関しては未知数です。
治験的な位置づけに近いとは思いますが、材料に魅力を感じるようなら治療の選択肢に上げてもいいとは思います。
歯科材料はトライ&エラーの繰り返しでその積み重ねがエビデンスになるものなのである種最新の材料にトライしてくれる患者さんも必要です。
>二次虫歯や歯周病になるのも嫌ですが歯根破折も避けたいです。
歯根破折は残存歯質量に依存する部分があるので、治療の度に大きく歯が無くなる根管治療は根尖病変が無ければやらない方がいいと思いますが、コアを外す時点で根管治療の削除量とあまり変わらないとは思います。
コア除去、根管治療出来ても次が最後になると思いますので先生とよく話し合った方がいいと思いますよ。
極論ですが、歯科治療は治療の度に歯の寿命は短くなるので抜歯のリスクは徐々に上がっていきます。
おだいじに
歯科の場合長く使われている、長く残っている材料が良い材料であり最新の材料は沢山出てきますが、その多くはひっそり無くなって行きます。
>ペクトンコア
最新の材料ですから予後に関しては未知数です。
治験的な位置づけに近いとは思いますが、材料に魅力を感じるようなら治療の選択肢に上げてもいいとは思います。
歯科材料はトライ&エラーの繰り返しでその積み重ねがエビデンスになるものなのである種最新の材料にトライしてくれる患者さんも必要です。
>二次虫歯や歯周病になるのも嫌ですが歯根破折も避けたいです。
歯根破折は残存歯質量に依存する部分があるので、治療の度に大きく歯が無くなる根管治療は根尖病変が無ければやらない方がいいと思いますが、コアを外す時点で根管治療の削除量とあまり変わらないとは思います。
コア除去、根管治療出来ても次が最後になると思いますので先生とよく話し合った方がいいと思いますよ。
極論ですが、歯科治療は治療の度に歯の寿命は短くなるので抜歯のリスクは徐々に上がっていきます。
おだいじに
 相談者からの返信
相談者からの返信相談者:
さくら48さん
返信日時:2025-07-26 21:20:58
柴田先生
ご回答いただきありがとうございました。
>レントゲンを専門医に資料を渡して診断してもらう方法も始まっていると思います。
とのことでしたのでネット検索しましたが なかなかヒットしません。
恐れ入りますが、どのようなワードで検索すべきか教えていただけますと有難いです。
>今回個人的には3度目の根管治療は必要だと思います。
とのことですがA歯科は、マイクロスコープは使用しないがラバーダムを保険内で治療して下さるそうです。
過去にマイクロを使った経験はあるそうですが、どんなに精魂尽くしてみたところで無菌状態にならないしマイクロはあるに越したことはないが、あっても なくてもあまり変わらないという考えです。
(このような考え方の先生が一定数いらっしゃるのは存じております)
私のケースは、マイクロスコープを必ずした方が良いと思われますか?
また、一般歯科ではなく根幹治療専門医に診ていただいた方が良いのでしょうか?
ご回答できない内容の場合は読み流していただけましたら幸いです。
ご回答いただきありがとうございました。
>レントゲンを専門医に資料を渡して診断してもらう方法も始まっていると思います。
とのことでしたのでネット検索しましたが なかなかヒットしません。
恐れ入りますが、どのようなワードで検索すべきか教えていただけますと有難いです。
>今回個人的には3度目の根管治療は必要だと思います。
とのことですがA歯科は、マイクロスコープは使用しないがラバーダムを保険内で治療して下さるそうです。
過去にマイクロを使った経験はあるそうですが、どんなに精魂尽くしてみたところで無菌状態にならないしマイクロはあるに越したことはないが、あっても なくてもあまり変わらないという考えです。
(このような考え方の先生が一定数いらっしゃるのは存じております)
私のケースは、マイクロスコープを必ずした方が良いと思われますか?
また、一般歯科ではなく根幹治療専門医に診ていただいた方が良いのでしょうか?
ご回答できない内容の場合は読み流していただけましたら幸いです。
 相談者からの返信
相談者からの返信相談者:
さくら48さん
返信日時:2025-07-26 21:35:25
船橋先生
納得いたしました。
ご丁寧に回答いただき誠にありがとうございました。
納得いたしました。
ご丁寧に回答いただき誠にありがとうございました。
 相談者からの返信
相談者からの返信相談者:
さくら48さん
返信日時:2025-07-27 01:30:27
 回答5
回答5 相談者からの返信
相談者からの返信相談者:
さくら48さん
返信日時:2025-07-27 22:42:52
柴田先生
ご返信ありがとうございました。
医療機関向けとのこと承知いたしました。
ご返信ありがとうございました。
医療機関向けとのこと承知いたしました。
 回答6
回答6E Eデンタル(愛知県豊橋市)の井野です。
回答日時:2025-07-29 09:17:12
>食べ物が詰まらないようにするには被せ物を取替えるしかないと言われたので取替えを検討しています。
実際見てみないと分かりませんが、主訴のこの問題の解決であればクラウンだけやり替えれば改善すると思いますけどね。
転院する度に全てやり直していたらあっという間に歯無くなりますよ。
実際見てみないと分かりませんが、主訴のこの問題の解決であればクラウンだけやり替えれば改善すると思いますけどね。
転院する度に全てやり直していたらあっという間に歯無くなりますよ。
 相談者からの返信
相談者からの返信相談者:
さくら48さん
返信日時:2025-07-30 10:18:25
井野先生
ご返信ありがとうございます。
A医院、B医院でも根幹治療が必要だと思われたのは、3月に熱が出た時に初めて右下6番の歯がズーンと鈍い痛みを感じたと伝えたからなのかもしれません。
ちなみに4月と5月は各1回づつ20~30分ズーンと鈍い痛みがありましたが6月と7月はありませんでした。
つい先日、かかりつけ医で歯のクリーニングをした時にレントゲン写真を撮ってきたのですが主治医からは根尖病変は無いようにみえると言われました。
(こちらに掲載した画像は 2025年1月のもの)
でも、柴田先生から
【今回個人的には3度目の根管治療は必要だと思います。
それはデンタルには写っていないものがパノラマには写っているように思えるからです。】
というアドバイスをいただいたのもあり心配です。
今回、本当に根幹治療が必要なのかどうか悩ましいです…
ここで1点質問させていただきたいのですが。
根幹治療をしたことで歯の寿命を縮め歯根破折に至りブリッジやインプラントになるケースと、クラウンだけ取り替えたことで虫歯や歯周病になってしまうケースとではどちらが一般的にリスクが高いものなのでしょうか?
先生のお考えをお聞かせいただけたら幸いです。
ご返信ありがとうございます。
A医院、B医院でも根幹治療が必要だと思われたのは、3月に熱が出た時に初めて右下6番の歯がズーンと鈍い痛みを感じたと伝えたからなのかもしれません。
ちなみに4月と5月は各1回づつ20~30分ズーンと鈍い痛みがありましたが6月と7月はありませんでした。
つい先日、かかりつけ医で歯のクリーニングをした時にレントゲン写真を撮ってきたのですが主治医からは根尖病変は無いようにみえると言われました。
(こちらに掲載した画像は 2025年1月のもの)
でも、柴田先生から
【今回個人的には3度目の根管治療は必要だと思います。
それはデンタルには写っていないものがパノラマには写っているように思えるからです。】
というアドバイスをいただいたのもあり心配です。
今回、本当に根幹治療が必要なのかどうか悩ましいです…
ここで1点質問させていただきたいのですが。
根幹治療をしたことで歯の寿命を縮め歯根破折に至りブリッジやインプラントになるケースと、クラウンだけ取り替えたことで虫歯や歯周病になってしまうケースとではどちらが一般的にリスクが高いものなのでしょうか?
先生のお考えをお聞かせいただけたら幸いです。
 回答7
回答7E Eデンタル(愛知県豊橋市)の井野です。
回答日時:2025-07-30 12:51:37
>今回個人的には3度目の根管治療は必要だと思います。
基本的にネットで治療の必要性を言うことはいけないことになっています。
回答者マニュアルにも書いてあります。
>■ 絶対にやっちゃダメ!
>診査・診断
根管治療の必要性が知りたいなら歯内療法専門医などの歯科医院でセカンドオピニオンを受けるべきです。
費用を支払う分そこには責任も生まれます。
>根幹治療をしたことで歯の寿命を縮め歯根破折に至りブリッジやインプラントになるケースとクラウンだけ取り替えたことで虫歯や歯周病になってしまうケースとではどちらが一般的にリスクが高いものなのでしょうか?
全く分かりません。
その歯の未来を予見することは今の医学では不可能です。
たぶん心配性の方だとは思いますが、個人的には不安が大きな人・深く考え込んでしまう人はネット相談は不向きだと思いますよ。
診てもおらずに無責任に回答したことを全て正しいと思ってしまい更に不安が大きくなりますから。
個人的には、専門医に直接見てもらいアドバイス貰うことを勧めます、ネットの意見を鵜呑みにしても誰も責任は取ってくれませんのでね。
おだいじに
基本的にネットで治療の必要性を言うことはいけないことになっています。
回答者マニュアルにも書いてあります。
>■ 絶対にやっちゃダメ!
>診査・診断
根管治療の必要性が知りたいなら歯内療法専門医などの歯科医院でセカンドオピニオンを受けるべきです。
費用を支払う分そこには責任も生まれます。
>根幹治療をしたことで歯の寿命を縮め歯根破折に至りブリッジやインプラントになるケースとクラウンだけ取り替えたことで虫歯や歯周病になってしまうケースとではどちらが一般的にリスクが高いものなのでしょうか?
全く分かりません。
その歯の未来を予見することは今の医学では不可能です。
たぶん心配性の方だとは思いますが、個人的には不安が大きな人・深く考え込んでしまう人はネット相談は不向きだと思いますよ。
診てもおらずに無責任に回答したことを全て正しいと思ってしまい更に不安が大きくなりますから。
個人的には、専門医に直接見てもらいアドバイス貰うことを勧めます、ネットの意見を鵜呑みにしても誰も責任は取ってくれませんのでね。
おだいじに
 相談者からの返信
相談者からの返信相談者:
さくら48さん
返信日時:2025-07-30 20:45:12
| タイトル | [写真あり] 右下6番の土台選びと根管治療について |
|---|---|
| 質問者 | さくら48さん |
| 地域 | 非公開 |
| 年齢 | 50歳 |
| 性別 | 女性 |
| 職業 | 非公開 |
| カテゴリ |
根管治療の失敗・再治療 その他(写真あり) お勧めの土台(コア) |
| 回答者 |
|
- 上記書き込みの内容は、回答当時のものです。
- 歯科医療は日々発展しますので、回答者の考え方が変わることもあります。
- 保険改正により、保険制度や保険点数が変わっていることもありますのでご注意ください。