歯根尖膿胞のデンタルでの診断が歯科医により違う。判断基準は?
相談者:
ガーデンさん (54歳:男性)
投稿日時:2010-02-22 00:32:50
デジタルのデンタルで、患者から診て同じ画像なのですが、B医院では歯根尖膿胞有り、D医院では歯根尖には嚢胞は無いと言われました。
デジタルなので治療チェアーにて画像を確認できますが、B医院での説明では根尖の先に楕円状の組織の差が明らかに診てとれました。
それは白い影でもなく、黒い影でもありません。
しいていうと、周囲と「模様が違う」というような感じで、組織の違いが有るのかな?というようなものです。
それがほんとうに膿胞の影であるのか確認したくて、D医院に受診したのですが、D医院では昔になにかあった跡であって、現在は膿胞はないので心配しなくともいいし、治療はしなくていいと言われました。
その根拠はと尋ねると、画像上で「歯根に沿ってしっかりラインが追えれば問題ない」とのことでした。
小さなフィステルがあるのですが、縮小傾向・停滞といった感じです。
フィステルにアクセサリーポイントを挿入してレントゲンを撮りましたが、歯根尖に向かわずとなりの歯に向かいました。
隣の歯の神経が疑われましたが調べると隣の歯髄は健全でした。
また、クラック等があればそれなりの症状が出ているはずだから心配ないよと言われました。
B医院にての自由診療で、確実に根管治療をして解決できると思っていたのですが、D医院のいうように、根尖に病巣がないのなら高額な金額を払って治療を行う意味はありません。
治療チェアーにて患者に対して画像を示し説明できる時代にはなっていますが、患者側にレントゲンを読み取るガイドラインが示されなければ、何のために画像を診してもらっているのか?という思いに至りました。
レントゲンに映っているのは膿胞か、膿胞ではないの判断は、どこを基準に読みとるのでしょうか?
画像が自分で見れる以上は、自分でもちゃんと読み取り、納得がしたいのです。
アドバイスいただければ幸いです。
デジタルなので治療チェアーにて画像を確認できますが、B医院での説明では根尖の先に楕円状の組織の差が明らかに診てとれました。
それは白い影でもなく、黒い影でもありません。
しいていうと、周囲と「模様が違う」というような感じで、組織の違いが有るのかな?というようなものです。
それがほんとうに膿胞の影であるのか確認したくて、D医院に受診したのですが、D医院では昔になにかあった跡であって、現在は膿胞はないので心配しなくともいいし、治療はしなくていいと言われました。
その根拠はと尋ねると、画像上で「歯根に沿ってしっかりラインが追えれば問題ない」とのことでした。
小さなフィステルがあるのですが、縮小傾向・停滞といった感じです。
フィステルにアクセサリーポイントを挿入してレントゲンを撮りましたが、歯根尖に向かわずとなりの歯に向かいました。
隣の歯の神経が疑われましたが調べると隣の歯髄は健全でした。
また、クラック等があればそれなりの症状が出ているはずだから心配ないよと言われました。
B医院にての自由診療で、確実に根管治療をして解決できると思っていたのですが、D医院のいうように、根尖に病巣がないのなら高額な金額を払って治療を行う意味はありません。
治療チェアーにて患者に対して画像を示し説明できる時代にはなっていますが、患者側にレントゲンを読み取るガイドラインが示されなければ、何のために画像を診してもらっているのか?という思いに至りました。
レントゲンに映っているのは膿胞か、膿胞ではないの判断は、どこを基準に読みとるのでしょうか?
画像が自分で見れる以上は、自分でもちゃんと読み取り、納得がしたいのです。
アドバイスいただければ幸いです。
 回答1
回答1回答日時:2010-02-22 01:16:50
こんばんは。
デンタルを見ての診断で意見が分かれ、お困りの様子ですね。
診断基準にこだわられている様ですが、最終的には専門家が行うべきことだと思います。
お気持ちは理解出来ますが、患者さんが少しばかり知識をつけて、担当医と意見が別れたとして、「はいそうですか」という訳にも行きませんしね・・。
あまり良い結果には至らないと思います。
ところでガーデンさんの場合に治療が必要なのかそうでないのか。
あるいは診断はどちらの先生が正しいのか、ということが問題なのですが、それもここでは分かりません。
記載のある情報が全て正確だとして、
ポイント1
>根尖の先に楕円状の組織の差が明らかに診てとれました。
>それは白い影でもなく、黒い影でもありません。
ポイント2
>画像上で「歯根に沿ってしっかりラインが追えれば問題ない」
ポイント3
>フィステルにアクセサリーポイントを挿入してレントゲンを撮りましたが、歯根尖に向かわずとなりの歯に向かいました。
↑以上の内容からは、確かにフィステルの原因歯ではなさそうな印象は受けます。
特に2と3は重要ですね。
ですが、ポイントが挿入出来る様なフィステルがあるのに、何も問題がない、と言うことにはならない様に思います。
因みに、ですが、レントゲンは照射角度、時間、距離、骨質などによって得られる画像が全然変わってきます。
極端な話、同じ日に同じ部位を2回撮っても、片方は病的に見え、片方は正常に見えることも普通にあり得ることです。
で、それを現像する工程でもまた画像が全然変わるのですが、一見オートマチックなデジタルでさえも、モニターの設定、解像度、明るさ、コントラスト、ガンマ値などの設定、あるいはフィルムの状態などによって全く違う画像になります。
また治療歴についても知る必要があり、いつごろ、どれぐらいの大きさの根尖病変(※のう胞ではおそらくありません)のある歯の処置をされているのか?
そういった情報によっても画像から読み取れる可能性のある診断は変わって来るかと思いますよ。
何よりもレントゲン写真1枚で診断が出来る様なことでもなく、治療歴の他にも問診、視診、触診などから得るべき情報も色々ありますから、2名の歯科医の意見に納得が行かない様でしたら、更に詳しく説明を受けるとか、他の医師にも意見を求めるなどされた方が良いかと思います。
根尖病変の有無についてはデンタル(出来れば角度を変えて複数枚)で診断するのがゴールドスタンダードなのですが、他の機器に頼るとしたらやはり歯科用CTでしょうか。
(※医科用ではダメですよ)
おそらくはフィステルがどこに由来しているのかぐらいのことは、「素人目にも分かりやすい」様な画像が得られるかとは思います。
CT像を毎日見ていると、デンタルの読影力が落ちてくる気がするほどで。。
参考画像⇒http://www.noahdental.com/search_endo.shtml
いずれにしても、フィステルの原因ははっきりしてくれるといいですね。
お大事にして下さい。
デンタルを見ての診断で意見が分かれ、お困りの様子ですね。
診断基準にこだわられている様ですが、最終的には専門家が行うべきことだと思います。
お気持ちは理解出来ますが、患者さんが少しばかり知識をつけて、担当医と意見が別れたとして、「はいそうですか」という訳にも行きませんしね・・。
あまり良い結果には至らないと思います。
ところでガーデンさんの場合に治療が必要なのかそうでないのか。
あるいは診断はどちらの先生が正しいのか、ということが問題なのですが、それもここでは分かりません。
記載のある情報が全て正確だとして、
ポイント1
>根尖の先に楕円状の組織の差が明らかに診てとれました。
>それは白い影でもなく、黒い影でもありません。
ポイント2
>画像上で「歯根に沿ってしっかりラインが追えれば問題ない」
ポイント3
>フィステルにアクセサリーポイントを挿入してレントゲンを撮りましたが、歯根尖に向かわずとなりの歯に向かいました。
↑以上の内容からは、確かにフィステルの原因歯ではなさそうな印象は受けます。
特に2と3は重要ですね。
ですが、ポイントが挿入出来る様なフィステルがあるのに、何も問題がない、と言うことにはならない様に思います。
因みに、ですが、レントゲンは照射角度、時間、距離、骨質などによって得られる画像が全然変わってきます。
極端な話、同じ日に同じ部位を2回撮っても、片方は病的に見え、片方は正常に見えることも普通にあり得ることです。
で、それを現像する工程でもまた画像が全然変わるのですが、一見オートマチックなデジタルでさえも、モニターの設定、解像度、明るさ、コントラスト、ガンマ値などの設定、あるいはフィルムの状態などによって全く違う画像になります。
また治療歴についても知る必要があり、いつごろ、どれぐらいの大きさの根尖病変(※のう胞ではおそらくありません)のある歯の処置をされているのか?
そういった情報によっても画像から読み取れる可能性のある診断は変わって来るかと思いますよ。
何よりもレントゲン写真1枚で診断が出来る様なことでもなく、治療歴の他にも問診、視診、触診などから得るべき情報も色々ありますから、2名の歯科医の意見に納得が行かない様でしたら、更に詳しく説明を受けるとか、他の医師にも意見を求めるなどされた方が良いかと思います。
根尖病変の有無についてはデンタル(出来れば角度を変えて複数枚)で診断するのがゴールドスタンダードなのですが、他の機器に頼るとしたらやはり歯科用CTでしょうか。
(※医科用ではダメですよ)
おそらくはフィステルがどこに由来しているのかぐらいのことは、「素人目にも分かりやすい」様な画像が得られるかとは思います。
CT像を毎日見ていると、デンタルの読影力が落ちてくる気がするほどで。。
参考画像⇒http://www.noahdental.com/search_endo.shtml
いずれにしても、フィステルの原因ははっきりしてくれるといいですね。
お大事にして下さい。
 回答2
回答2山田歯科医院(兵庫県姫路市)の山田です。
回答日時:2010-02-22 06:07:22
ガーデンさまおはようございます。
フィステルがあって根尖病変についての見解が分かれてしまって、ご自分での判断基準をお知りになりたいわけですね。
かなり難しい質問なのですが・・・・、少なくともフィステルの存在が有るならその原因を探ってみるというのはいかがでしょうか。
この辺りを主治医に尋ねてみることをお勧めいたします、何もないところにフィステルが出来ることはありません、必ず原因があるはずです。
納得が出来る説明があれば前に進むことが出来ると思います、経験を積んだ診断能力の有る歯科医なら根尖病変を誤診することは無いように思うのですが・・・・・、参考になれば幸いです。
フィステル
http://yamadashika.jp/infection.html#a01
フィステルがあって根尖病変についての見解が分かれてしまって、ご自分での判断基準をお知りになりたいわけですね。
かなり難しい質問なのですが・・・・、少なくともフィステルの存在が有るならその原因を探ってみるというのはいかがでしょうか。
この辺りを主治医に尋ねてみることをお勧めいたします、何もないところにフィステルが出来ることはありません、必ず原因があるはずです。
納得が出来る説明があれば前に進むことが出来ると思います、経験を積んだ診断能力の有る歯科医なら根尖病変を誤診することは無いように思うのですが・・・・・、参考になれば幸いです。
フィステル
http://yamadashika.jp/infection.html#a01
 回答3
回答3ネクスト・デンタル(荒川区西日暮里)の櫻井です。
回答日時:2010-02-22 12:46:13
ノア先生の
「CT像を毎日見ていると、デンタルの読影力が落ちてくる気がするほどで。」
に同感です(-_-;)。
レントゲンの読像と言う物は専門家でも難しいんですよ。
それを一般の患者さんにガイドラインを示して…と言うのはちょっと無理と言うかナンセンスと言うか…。
ハッキリ原因を調べたいのであれば出来れば歯科用CTで撮影される事をお勧めします。
例えば0.1mmのスライス幅で見られる機械であれば1cmの歯を100枚の画像にスライスしてみる事が出来ます。
それらをコマ送りの要領で見て行けばかなり正確に状態を把握する事が可能です。
また、1方向からだけではなく、3次元的に見る事も出来ますからフィステルがどの歯に繋がっているのかも追って見る事が可能です。
確かにCTの被曝量は通常のレントゲン撮影に比べると多いのですが、それでもしっかり見て確認ができると言う事は(療養上)有効な被曝であると考えます。
また、ノア先生の書かれているように
>2名の歯科医の意見に納得が行かない様でしたら、更に詳しく説明を受けるとか、他の医師にも意見を求めるなどされた方が良いかと思います。
にも同意です。
「2択で答えが割れた場合」と言うのが一番判断に困りますよね…。
「CT像を毎日見ていると、デンタルの読影力が落ちてくる気がするほどで。」
に同感です(-_-;)。
レントゲンの読像と言う物は専門家でも難しいんですよ。
それを一般の患者さんにガイドラインを示して…と言うのはちょっと無理と言うかナンセンスと言うか…。
ハッキリ原因を調べたいのであれば出来れば歯科用CTで撮影される事をお勧めします。
例えば0.1mmのスライス幅で見られる機械であれば1cmの歯を100枚の画像にスライスしてみる事が出来ます。
それらをコマ送りの要領で見て行けばかなり正確に状態を把握する事が可能です。
また、1方向からだけではなく、3次元的に見る事も出来ますからフィステルがどの歯に繋がっているのかも追って見る事が可能です。
確かにCTの被曝量は通常のレントゲン撮影に比べると多いのですが、それでもしっかり見て確認ができると言う事は(療養上)有効な被曝であると考えます。
また、ノア先生の書かれているように
>2名の歯科医の意見に納得が行かない様でしたら、更に詳しく説明を受けるとか、他の医師にも意見を求めるなどされた方が良いかと思います。
にも同意です。
「2択で答えが割れた場合」と言うのが一番判断に困りますよね…。
 回答4
回答4デンタルCTオフィスMatriX(横浜市中区)の稲垣です。
回答日時:2010-02-22 17:41:05
ノア先生はじめ、みなさまの回答の通りかと思います。
診断においてスッキリする方法としては、やはり歯科用CTをおいて他にないと思います。
フィステルの原因がわかるかもしれません。
> レントゲンに映っているのは膿胞か、膿胞ではないの判断は、どこを基準に読みとるのでしょうか?
> 画像が自分で見れる以上は、自分でもちゃんと読み取り、納得がしたいのです。
確かにご自身で見て判断できれば、これほど納得行くことはないですね。
ただ読影一つとっても奥が深く、私など読影専門で10年以上やっていますが、未だに悩みますし間違いますし、わからない事だらけです。
参考になれば幸いです。
診断においてスッキリする方法としては、やはり歯科用CTをおいて他にないと思います。
フィステルの原因がわかるかもしれません。
> レントゲンに映っているのは膿胞か、膿胞ではないの判断は、どこを基準に読みとるのでしょうか?
> 画像が自分で見れる以上は、自分でもちゃんと読み取り、納得がしたいのです。
確かにご自身で見て判断できれば、これほど納得行くことはないですね。
ただ読影一つとっても奥が深く、私など読影専門で10年以上やっていますが、未だに悩みますし間違いますし、わからない事だらけです。
参考になれば幸いです。
 相談者からの返信
相談者からの返信相談者:
ガーデンさん
返信日時:2010-02-23 00:18:30
渡辺先生、山田先生、タイヨウ先生、稲垣先生、ご回答ありがとうございます。
>特に2と3は重要ですね
2=<画像上で歯根に沿ってしっかりラインが追えれば問題ない>というようなレベルのことを仮に3つほど診察を受ける側が承知していれば、医師の説明を鵜呑みではなくて、本当の意味で理解することができるのでは?と思ったりします。
けして私自身と医師の意見が違うからでなく、セカンドを取ったら
B医院とD医院で意見が分かれ、且つ診断の判定に使われたデンタル画像が全く同じ内容のものだったので、困惑し歯根尖病変のレントゲン画像の読撮の「いろは」が患者側に示されてもいいのでは?と思った訳です。
「いろは」つまり素人でも分かる範疇、基本中の基本の部分という意味です。
>因みに、ですが、レントゲンは照射角度、時間、距離、骨質などによって得られる画像が全然変わってきます。
今回に関してB医院とD医院は全く同じ画像内容でした。
そして、全く同じ所をマーキングして(線で囲んで)B医院はここが膿胞であるといい、D医院は昔何かあって治って痕でしょうと言いました。
フィステルの由来はポイント挿入のレントゲンで根尖ではないというのは明らかだと思っています。
また、フィステルができたのですから、何もないということは無いというのも明らかだと思います。
B医院、D医院双方共にCTを持っておられます。
両院共に「CTを撮るまでもない」と言われてしまいました。
確かに専門家の方達からすれば、ナンセンスな質問であろうと思います。
ただ、こんな時患者はどうすればいいの?という素人の素朴な気持ちから出たこと(発想)なので、ご容赦下さい。
実は現在、4択で答えが4つに割れた状態なのです。
なので、そのような(医師の方からすればナンセンス)ことも考えてしまいます。
ありがとうございました。
>特に2と3は重要ですね
2=<画像上で歯根に沿ってしっかりラインが追えれば問題ない>というようなレベルのことを仮に3つほど診察を受ける側が承知していれば、医師の説明を鵜呑みではなくて、本当の意味で理解することができるのでは?と思ったりします。
けして私自身と医師の意見が違うからでなく、セカンドを取ったら
B医院とD医院で意見が分かれ、且つ診断の判定に使われたデンタル画像が全く同じ内容のものだったので、困惑し歯根尖病変のレントゲン画像の読撮の「いろは」が患者側に示されてもいいのでは?と思った訳です。
「いろは」つまり素人でも分かる範疇、基本中の基本の部分という意味です。
>因みに、ですが、レントゲンは照射角度、時間、距離、骨質などによって得られる画像が全然変わってきます。
今回に関してB医院とD医院は全く同じ画像内容でした。
そして、全く同じ所をマーキングして(線で囲んで)B医院はここが膿胞であるといい、D医院は昔何かあって治って痕でしょうと言いました。
フィステルの由来はポイント挿入のレントゲンで根尖ではないというのは明らかだと思っています。
また、フィステルができたのですから、何もないということは無いというのも明らかだと思います。
B医院、D医院双方共にCTを持っておられます。
両院共に「CTを撮るまでもない」と言われてしまいました。
確かに専門家の方達からすれば、ナンセンスな質問であろうと思います。
ただ、こんな時患者はどうすればいいの?という素人の素朴な気持ちから出たこと(発想)なので、ご容赦下さい。
実は現在、4択で答えが4つに割れた状態なのです。
なので、そのような(医師の方からすればナンセンス)ことも考えてしまいます。
ありがとうございました。
 回答5
回答5高田歯科 (神戸 三ノ宮・須磨)のタカタです。
回答日時:2010-02-23 00:32:15
レントゲン(正しくはX線写真)上で、嚢胞であることを確定診断することができる歯科医師は世界中にひとりもいないでしょう。
なぜなら、 確定診断を行うためには、その部位の組織を採取して、組織切片にして検査する病理検査が必要だからです。
●根尖に病がある場合に黒い影が写ることはよくあります。
しかし、逆に
●黒い影があるからといって、それが病気とは断定できないです。
嚢胞や、肉芽腫なのか、それとも、瘢痕治癒しているのか それとも、治りつつある過程なのか?
様々なファクターによって診断は揺らぎます。
自覚症状があるのか?発赤・発熱・疼痛・腫脹・機能障害 といった、炎症症状の兆候があるのか?
我々歯医者は様々な状況証拠と不確かな物証をもとに治療を行っていくのです。
なぜなら、 確定診断を行うためには、その部位の組織を採取して、組織切片にして検査する病理検査が必要だからです。
●根尖に病がある場合に黒い影が写ることはよくあります。
しかし、逆に
●黒い影があるからといって、それが病気とは断定できないです。
嚢胞や、肉芽腫なのか、それとも、瘢痕治癒しているのか それとも、治りつつある過程なのか?
様々なファクターによって診断は揺らぎます。
自覚症状があるのか?発赤・発熱・疼痛・腫脹・機能障害 といった、炎症症状の兆候があるのか?
我々歯医者は様々な状況証拠と不確かな物証をもとに治療を行っていくのです。
 回答6
回答6ネクスト・デンタル(荒川区西日暮里)の櫻井です。
回答日時:2010-02-23 11:49:28
ナルホド…。
他のスレッド「自費でのセカンドオピニオンを受けようとしても、どの歯科でも保険扱いに」での回答にもあるように今回の4医院での受診が「(自費の)セカンドオピニオン」では無く「(保険での)転院」になっているんですよね。
なので
>歯根尖病変のレントゲン画像の読撮の「いろは」が患者側に示されてもいいのでは?と思った訳です。
保険での初診扱いでは時間的な制約から説明がなされていないと言うだけなのではないでしょうか。
>両院共に「CTを撮るまでもない」と言われてしまいました。
これも同じですね。
保険の初診扱いですからね。
普通に考えればCTは撮らないでしょうね。
二つのスレッドのご質問を総合して回答するのであれば
あちらのスレッドに書かれている通り
ノア先生の
「それなりの金額を答えられる様な医院の方が期待出来るのではないかと、個人的には思いますよ。」
田尾先生の
「ホームページ上で「相談料1時間○○円」と明記している医院がベストだと思います。」
だと思います。
なので、新たに「自費での歯科相談(セカンドオピニオン)」を行っている歯科医院で「CT撮影を希望」と言う事で受診された方がよろしいのではないかと思います。
他のスレッド「自費でのセカンドオピニオンを受けようとしても、どの歯科でも保険扱いに」での回答にもあるように今回の4医院での受診が「(自費の)セカンドオピニオン」では無く「(保険での)転院」になっているんですよね。
なので
>歯根尖病変のレントゲン画像の読撮の「いろは」が患者側に示されてもいいのでは?と思った訳です。
保険での初診扱いでは時間的な制約から説明がなされていないと言うだけなのではないでしょうか。
>両院共に「CTを撮るまでもない」と言われてしまいました。
これも同じですね。
保険の初診扱いですからね。
普通に考えればCTは撮らないでしょうね。
二つのスレッドのご質問を総合して回答するのであれば
あちらのスレッドに書かれている通り
ノア先生の
「それなりの金額を答えられる様な医院の方が期待出来るのではないかと、個人的には思いますよ。」
田尾先生の
「ホームページ上で「相談料1時間○○円」と明記している医院がベストだと思います。」
だと思います。
なので、新たに「自費での歯科相談(セカンドオピニオン)」を行っている歯科医院で「CT撮影を希望」と言う事で受診された方がよろしいのではないかと思います。
 回答7
回答7デンタルCTオフィスMatriX(横浜市中区)の稲垣です。
回答日時:2010-02-23 18:23:17
セカンドオピニオン、診断のことも含めて、現在の日本歯科界の足りない所をご指摘されておられると思います。
何よりも「患者さんにとってわかりにくい」、これはいただけません。
セカンドオピニオン、診断ともに、わかっているつもりで分かっていないドクターは、案外多いようです。
もちろん、自分も偉そうな事を言える立場ではございません。
ですので、今回ガーデンさんがおっしゃられることは、歯科界が改善していくべきテーマの一つと考えます。
例えばエックス線写真に黒い影があり、これは何か?という一見単純な話のようですが、これを診断する過程は案外複雑です。
実際には患者さんから「よく」話を聴くこと、エックス線写真の黒い影を細かく見ること、画像診断能力、これまでの臨床経験と勘、口腔内をよく見ること、などなど。
これらを総合して判断します。
しかし診断というのはあくまで予想なので、常に間違っているかもしれないという前提で、治療を行っていくものです。
ドクターの臨床経験や考え方などにより、断定することもありますし、それが患者さんのためならOKだと思います。
「かもしれない」を連発するドクターだと、患者さんも頼りないでしょう。
B医院、D医院は同じようなエックス線写真を見ているようですが、それ以外の点、特に「画像診断能力」「臨床経験」が異なるため、結論が違ったものになったと思われます。
「CTを撮るまでもない」という言葉は、ドクターが陥りがちな先入観があると思います。
熱があってゴホゴホ咳をしていたら風邪、というように、大多数を占める症例においては先入観を持ってしまいがちです。
「かもしれない」を考え疑い、可能な限りの検査を行うべきだとは思いますが、それは理想論であり患者さんへの負担も増します。
保険診療において理想論を持ち出すと、健全な経営が危ぶまれる現状もございます。
かといって最初の診断が万が一にも間違えていたら、それこそ患者さんへの負担が増大するわけなので、最初の診断を間違えないことは最も重要なことだと考えております。
今回、歯科界が改善すべき点が浮き彫りになった貴重なご意見だったと、個人的には思っております。
微力ながら改善に努めていきます。
最後になりましたが、結論としてはタイヨウ先生の最後の二行に同意します。
何よりも「患者さんにとってわかりにくい」、これはいただけません。
セカンドオピニオン、診断ともに、わかっているつもりで分かっていないドクターは、案外多いようです。
もちろん、自分も偉そうな事を言える立場ではございません。
ですので、今回ガーデンさんがおっしゃられることは、歯科界が改善していくべきテーマの一つと考えます。
例えばエックス線写真に黒い影があり、これは何か?という一見単純な話のようですが、これを診断する過程は案外複雑です。
実際には患者さんから「よく」話を聴くこと、エックス線写真の黒い影を細かく見ること、画像診断能力、これまでの臨床経験と勘、口腔内をよく見ること、などなど。
これらを総合して判断します。
しかし診断というのはあくまで予想なので、常に間違っているかもしれないという前提で、治療を行っていくものです。
ドクターの臨床経験や考え方などにより、断定することもありますし、それが患者さんのためならOKだと思います。
「かもしれない」を連発するドクターだと、患者さんも頼りないでしょう。
B医院、D医院は同じようなエックス線写真を見ているようですが、それ以外の点、特に「画像診断能力」「臨床経験」が異なるため、結論が違ったものになったと思われます。
「CTを撮るまでもない」という言葉は、ドクターが陥りがちな先入観があると思います。
熱があってゴホゴホ咳をしていたら風邪、というように、大多数を占める症例においては先入観を持ってしまいがちです。
「かもしれない」を考え疑い、可能な限りの検査を行うべきだとは思いますが、それは理想論であり患者さんへの負担も増します。
保険診療において理想論を持ち出すと、健全な経営が危ぶまれる現状もございます。
かといって最初の診断が万が一にも間違えていたら、それこそ患者さんへの負担が増大するわけなので、最初の診断を間違えないことは最も重要なことだと考えております。
今回、歯科界が改善すべき点が浮き彫りになった貴重なご意見だったと、個人的には思っております。
微力ながら改善に努めていきます。
最後になりましたが、結論としてはタイヨウ先生の最後の二行に同意します。
 回答8
回答8回答日時:2010-02-23 20:04:45
同じ患者、同じレントゲンなら診断(および治療計画)はある程度同じになるのが当然・・というのが一般的なイメージだと思いますし、お気持ちはごもっともです。
ある研究論文をご紹介します。
スウェーデンの、歯内療法卒後専門教育を受けに来た開業医35人(≒根管治療のスペシャリストを目指している、デキル開業医たち)が、33症例の同じレントゲン写真(※それぞれ2方向から撮影)&同じ現病歴から立てた治療計画の比較です。
治療計画についての選択肢は、
1.No therapy.(治療しない)
2.Wait 12 months.(12ヶ月後再検査)
3.Endodontic retreatment.(感染根管処置)
4.Periapical surgery.(歯根端切除術)
5.Extraction.(抜歯)
の5つとしました。
結果は下の画像の通りで、・・・もうバラバラです。
ガーデンさんが実際に体験した様に、同じ歯について治療しなくて良いと言う先生から今すぐ治療が必要、果ては抜歯するべきと考える先生もいて、またそれが珍しいことでもないのがご理解頂けるかと思います。
論文はコチラ⇒
Management of periapical lesions in endodontically treated teeth. A study on clinical decision making.
Reit C, Gröndahl HG.
Swed Dent J. 1984;8(1):1-7.
http://www.ncbi.nlm.nih.gov/pubmed/6585996?itool=EntrezSystem2.PEntrez.Pubmed.Pubmed_ResultsPanel.Pubmed_RVDocSum&ordinalpos=12
じゃあ患者はどうすれば??
と思われるのは本当に当然のことなのですが、あくまで個人的な意見としては、真実の追究はほどほどにして、身体を預けられるドクター選びを重視された方が良いのではないかと思っています。
診断力はもちろん重要ですし、技量なども軽視は出来ませんが、人として任せられそう・・とか、納得出来る様な説明をしてもらえる・・なんとなく安心感がある・・とか、そういうことの方が案外大事なのだと思いますよ。
画像1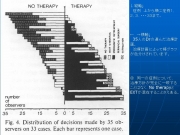
ある研究論文をご紹介します。
スウェーデンの、歯内療法卒後専門教育を受けに来た開業医35人(≒根管治療のスペシャリストを目指している、デキル開業医たち)が、33症例の同じレントゲン写真(※それぞれ2方向から撮影)&同じ現病歴から立てた治療計画の比較です。
治療計画についての選択肢は、
1.No therapy.(治療しない)
2.Wait 12 months.(12ヶ月後再検査)
3.Endodontic retreatment.(感染根管処置)
4.Periapical surgery.(歯根端切除術)
5.Extraction.(抜歯)
の5つとしました。
結果は下の画像の通りで、・・・もうバラバラです。
ガーデンさんが実際に体験した様に、同じ歯について治療しなくて良いと言う先生から今すぐ治療が必要、果ては抜歯するべきと考える先生もいて、またそれが珍しいことでもないのがご理解頂けるかと思います。
論文はコチラ⇒
Management of periapical lesions in endodontically treated teeth. A study on clinical decision making.
Reit C, Gröndahl HG.
Swed Dent J. 1984;8(1):1-7.
http://www.ncbi.nlm.nih.gov/pubmed/6585996?itool=EntrezSystem2.PEntrez.Pubmed.Pubmed_ResultsPanel.Pubmed_RVDocSum&ordinalpos=12
じゃあ患者はどうすれば??
と思われるのは本当に当然のことなのですが、あくまで個人的な意見としては、真実の追究はほどほどにして、身体を預けられるドクター選びを重視された方が良いのではないかと思っています。
診断力はもちろん重要ですし、技量なども軽視は出来ませんが、人として任せられそう・・とか、納得出来る様な説明をしてもらえる・・なんとなく安心感がある・・とか、そういうことの方が案外大事なのだと思いますよ。
画像1

 相談者からの返信
相談者からの返信相談者:
ガーデンさん
返信日時:2010-02-25 00:24:24
| タイトル | 歯根尖膿胞のデンタルでの診断が歯科医により違う。判断基準は? |
|---|---|
| 質問者 | ガーデンさん |
| 地域 | 非公開 |
| 年齢 | 54歳 |
| 性別 | 男性 |
| 職業 | 非公開 |
| カテゴリ |
その他(診断) その他(写真あり) レントゲン写真 根の病気(根尖病変・根尖病巣) |
| 回答者 |
- 上記書き込みの内容は、回答当時のものです。
- 歯科医療は日々発展しますので、回答者の考え方が変わることもあります。
- 保険改正により、保険制度や保険点数が変わっていることもありますのでご注意ください。









